Bekijk model op volledige grootte
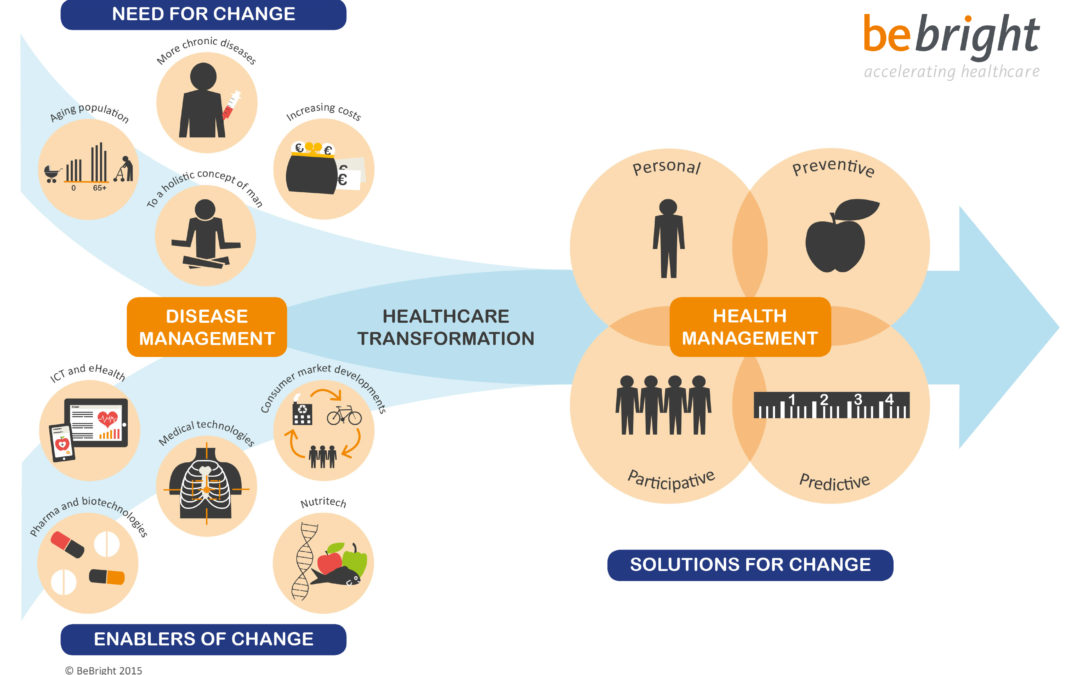
Need for change
De Nederlandse gezondheidszorg heeft het laatste decennium een aanzienlijke verandering doorgemaakt en dit zal de komende jaren verder doorzetten. We zien verschillende veranderingen in zorgvraag en -aanbod, technologische ontwikkelingen en aanpassingen in beleid en sturing. Ondanks verwoede én succesvolle pogingen om deze groei te remmen, blijven de collectieve uitgaven groeien, onder andere als gevolg van de vergrijzing en het daaraan gerelateerde groeiend aantal kwetsbare ouderen (1) en chronisch patiënten. Dit laat ons beseffen dat we niet op dezelfde manier door kunnen gaan en een transformatie van het zorgsysteem onvermijdelijk is. Een transformatie die door innovaties de Nederlandse gezondheidszorg doelmatiger en effectiever maakt en beter laat aansluiten bij de (veranderende) behoeften van cliënten en patiënten.
Ontwikkelingen binnen de Nederlandse gezondheidszorg vragen om een nieuwe inrichting. We onderscheiden de ontwikkelingen in aan de ene kant de zogenaamde needs for change en aan de andere kant de enablers for change. De need for change geeft veranderingen weer in de vraagkant naar zorg. De veranderende vraag maakt dat ons zorgstelsel qua betaalbaarheid en daarmee toegankelijkheid onder druk staat. Wat zijn de behoeftes van mensen? Waardoor worden deze behoeftes door beïnvloed? Welke gevolgen hebben deze nieuwe behoeftes (op de oriëntatie) binnen de gezondheidszorg?
Enablers for change
Aan de andere kant is er de ontwikkeling van nieuwe (technologische) mogelijkheden: de zogenaamde enablers for change. Zij creëren de mogelijkheid om in te spelen op de veranderingen binnen de vraagkant en kunnen bijdragen aan het vergroten van de doelmatigheid en kwaliteit van de zorg. De noodzaak tot verandering in zowel de vraagkant als het toenemend aantal technologische mogelijkheden vragen om innovatie en transformatie van de gezondheidszorg zoals we dat nu kennen. Als we kijken naar de toekomst van de Nederlandse gezondheidszorg zal deze door de nieuwe technologische mogelijkheden in de komende 15 tot 20 jaar steeds meer Persoonlijk, Preventief, Participatief en Predictief moeten en zullen worden.
Solutions for change
Binnen deze nieuwe inrichting, waarbij niet alleen het zorgstelsel ook het zorgproces zelf aan verandering onderhevig zal zijn, staan de 4P’s dan ook centraal. Dit betekent dat de zorg moet aansluiten op de specifieke behoeftes van een patiënt (zorg op maat) en er naast genezing, waar nu de nadruk in de curatieve zorg primair ligt, er op basis van de groeiende kennis en inzichten in de relatie meer aandacht moet en gaat komen op het voorkomen van ziektes en aandoeningen. Ook door een actieve deelname van zowel de informele- als de formele zorg en een steeds grotere mogelijkheid om aandoeningen en zorggebruik te kunnen voorspellen is de transformatie naar een gezondheidsmanagementsysteem niet meer ondenkbaar. In dit nieuwe systeem zal de focus op de behandeling en het genezen van aandoeningen verschoven zijn naar het werkelijk centraal stellen van de behoefte van de patiënt, én gedrag, gezondheid en daarmee preventie. Voor vele een droom voor de toekomst. Maar, mede door de druk op ons zorgstelsel en de inmiddels beschikbare technologie, een transformatie waar we als zorgstelsel de komende jaren hard aan moeten werken.
(1) De meeste ouderen voelen zich nog lang gezond en gelukkig. Een kleinere groep is meestal op hoge leeftijd afhankelijk geworden van zorg en ondersteuning. In de overgang tussen deze twee groepen bevinden zich de kwetsbare ouderen. Zij lijken op het eerste gezicht nog redelijk gezond, maar kleine lichamelijke en psychosociale problemen stapelen zich op, waardoor meestal te laat hulp gevraagd of geboden wordt als er ernstige problemen met de gezondheid ontstaan. In een aantal gevallen was achteraf gezien een opname in een verzorgings- of verpleeghuis misschien niet nodig geweest, als hun kwetsbaarheid eerder gesignaleerd was en met kleine ingrepen hun kwaliteit van leven behouden had kunnen worden. (SCP, Kwetsbare ouderen, 2011)